Autore: Gruppo di esperti in ambito clinico, Hamilton Medical
Data: 14.07.2017
Last change: 30.09.2020
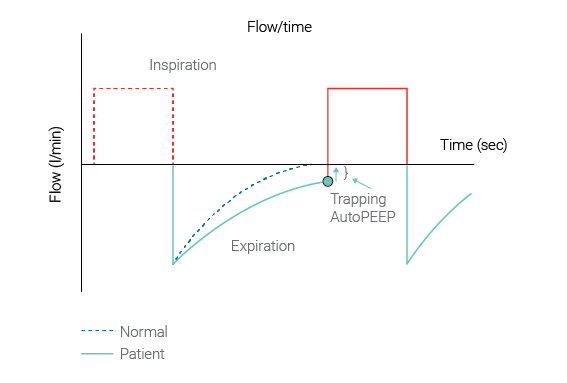
(Originally published 14.07.2017) Previously: select Exp hold, when flow=0 select Exp hold again to deactivate hold maneuver. SW versions updated.In presenza di iperinflazione polmonare dinamica, la pressione di fine espirazione media all'interno degli alveoli (ovvero la PEEP totale effettiva [PEEPtot]) è maggiore della PEEP applicata dal ventilatore (PEEPe). La differenza tra PEEPtot e PEEPe corrisponde alla PEEP intrinseca (PEEPi) e viene chiamata anche "AutoPEEP" (1).

L'AutoPEEP viene chiamata anche "intrappolamento dell'aria", "sovrapposizione di respiri", "iperinflazione dinamica", "PEEP involontaria" o "PEEP occulta".
L'AutoPEEP è un fenomeno comune nei pazienti ventilati meccanicamente con costanti di tempo espiratorio (RCesp) elevate, per esempio nei pazienti con broncopneumopatia cronica ostruttiva o asma grave acuta.
IMPORTANTE: l'AutoPEEP risultante non è visibile sulla curva della pressione delle vie aeree visualizzata sullo schermo del ventilatore durante la normale erogazione di respiri.
(Figura 1 di seguito: fonte Garcia Vicente et al. (
L'autoPEEP predispone il paziente a lavoro respiratorio maggiore, barotrauma, instabilità emodinamica e difficoltà a innescare il supporto del ventilatore. Se non si riconoscono le conseguenze emodinamiche dell'autoPEEP si rischia di intraprendere una limitazione dei liquidi non adeguata o una terapia con vasopressori non necessaria. Potenzialmente, l'autoPEEP può interferire con lo svezzamento dalla ventilazione meccanica.
Il personale sanitario deve monitorare la ventilazione per vedere se si verifica un caso di autoPEEP e impostare i parametri di comando della ventilazione in modo da evitarne le conseguenze negative.
Tutti i ventilatori Hamilton Medical hanno la capacità unica di visualizzare l'autoPEEP come parametro di monitoraggio respiro per respiro. Il valore viene calcolato con il metodo di fit dei minimi quadrati (LSF) applicato all'intero respiro (
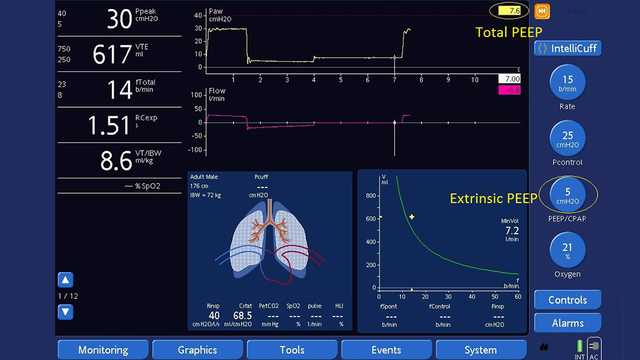
Misurazione della PEEP totale tramite una manovra di pausa espiratoria (vedere la Figura 2 di seguito):
Verificare che sia visualizzata la curva di Paw.
| AutoPEEP | = PEEP totale - PEEP estrinseca = PEEP intrinseca |
|---|---|
| PEEP | = PEEP estrinseca (preselezionata) |
| PEEP totale | = PEEP intrinseca + PEEP estrinseca |

Se è presente un'autoPEEP non intenzionale, il personale sanitario deve valutare la possibilità di regolare i parametri di comando in modo da evitare l'intrappolamento di aria aumentando la durata dell'espirazione. Il ricorso a tubi endotracheali di diametro elevato, broncodilatatori, tempi inspiratori brevi, tempi espiratori lunghi, frequenze respiratorie ridotte e sedativi può essere necessario per evitare l'iperinflazione dinamica causata dall'intrappolamento di aria.
Tutti i ventilatori Hamilton Medical sono provvisti della modalità di ventilazione intelligente Adaptive Support Ventilation (ASV®). La modalità ASV adotta automaticamente strategie di protezione polmonare per ridurre al minimo le complicanze legate all'autoPEEP.
Dispositivi interessati: HAMILTON-G5/S1 (versione software 2.8x e successive); HAMILTON-C3 (versione software 2.0.x e successive), HAMILTON-C6 (versione software 1.1.x e successive)
Citazione completa di (