Автор: Жан‑Мишель Арналь, старший реаниматолог, больница Hopital Sainte Musse, Тулон (Франция)
Дата: 04.12.2023
В недавней публикации представлены итоги крупнейшего на данный момент международного исследования по изучению проведения и результатов отлучения пациентов в отделении интенсивной терапии.

Основные идеи
- Несмотря на влияние отлучения на результативность лечения пациента и размер затрат, процесс отлучения до сих пор мало изучен.
- WEAN SAFE ‑ крупнейшее международное исследование по изучению методов и результатов отлучения в реальной группе из 5869 пациентов, проходивших лечение в отделениях интенсивной терапии в 50 странах.
- В ходе исследования было подтверждено, что неудачный исход отлучения зависит как от физиологических характеристик пациента, так и от методов его проведения.
- Было установлено, что на неудачный исход отлучения влияют два независимых друг от друга фактора: глубокая седация во время попытки отделения и задержка первой попытки отделения после достижения критериев готовности к отлучению.
В чем суть исследования WEAN SAFE?
Отлучение от аппарата ИВЛ ‑ это процесс отделения пациента от искусственной вентиляции легких и искусственных дыхательных путей. Он занимает значительную часть в общей длительности инвазивной вентиляции легких у пациентов, проходящих лечение в отделении интенсивной терапии, и влияет как на краткосрочные, так и долгосрочные результаты (
Характеристики пациента и критерии готовности к отлучению
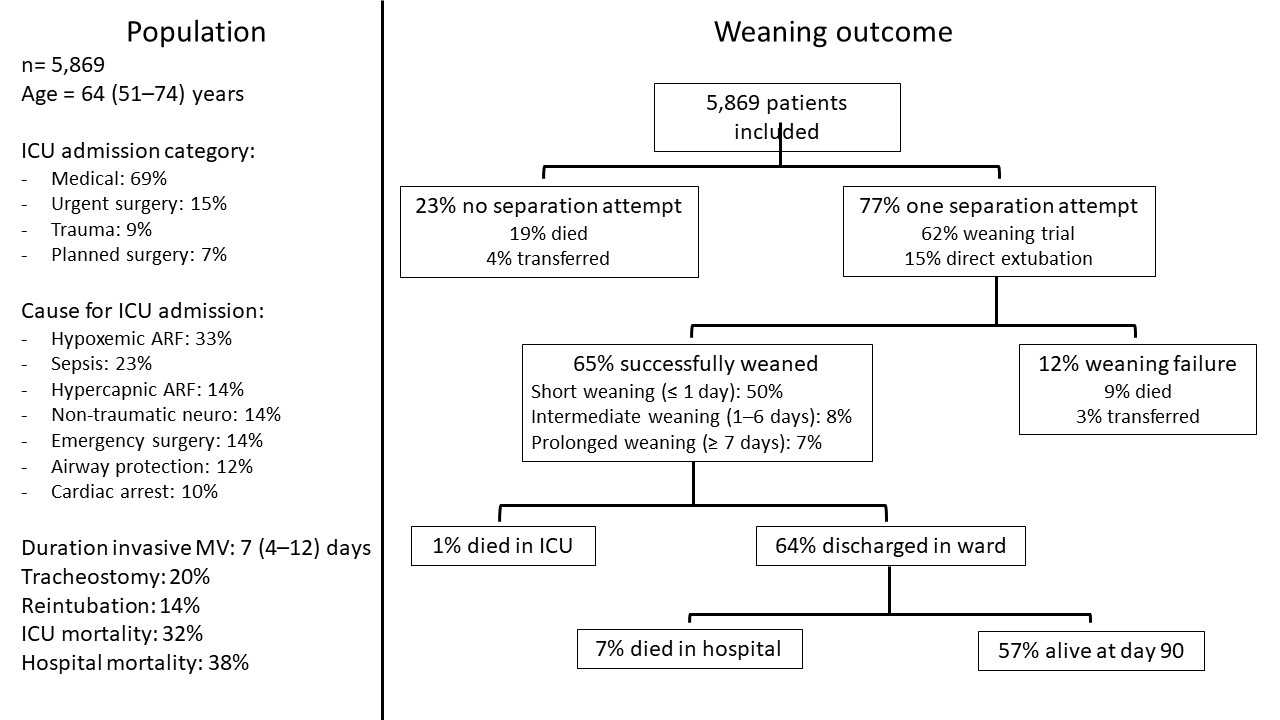
Все пациенты старше 16 лет, находящиеся на искусственной вентиляции легких в отделениях интенсивной терапии, прошли скрининг и были включены в исследование, если им продолжали проводить инвазивную искусственную вентиляцию легких спустя два календарных дня после интубации. Критериями готовности к отлучению выступали следующие показатели: FiO2 ниже 50%, PEEP ниже 10 смH2O, отсутствие или малые дозы вазопрессоров, а также отсутствие парализующих средств. При этом не учитывался уровень сознания, поскольку это является критерием для экстубации. Началом отлучения считалась первая попытка его проведения, независимо от используемого метода, или первая экстубация без попытки отлучения. Успешное отлучение определялось как экстубация или отключение от трахеостомической трубки при отсутствии летального исхода или повторной интубации в течение следующих семи дней. Характеристики пациента и результаты отлучения представлены на рисунке 1.

Временной промежуток до первой попытки и длительность отлучения
Более 90% пациентов, включенных в исследование, имели признаки спонтанной активности и соответствовали критериям готовности к отлучению в среднем через три дня после интубации трахеи. Средняя продолжительность времени от достижения критериев готовности к отлучению до первой попытки отделения составляла 1 день, однако у 22% пациентов этот период продлился более 5 дней. У 77% пациентов, которые были успешно отлучены, процесс отлучения был коротким (≤ 1 дня), у 11% ‑ длительным (≥ 7 дней), у 12% ‑ средней продолжительности (2‑6 дней).
Среди демографических факторов, которые влияли на увеличение времени между достижением критериев готовности к отлучению и первой попыткой отделения более чем на 1 день, были слабость, госпитализация по поводу травмы и нетравматическое неврологическое событие. Кроме того, длительная задержка обуславливалась тяжестью критического заболевания по шкале SOFA. Постоянное использование нервно‑мышечных блокад и применение средней или глубокой седации в первый день достижения критериев готовности к отлучению также являлось причиной задержки попытки отделения.
Факторы, влияющие на неудачный исход
Были определены следующие факторы, влияющие на неудачный исход отлучения: пожилой возраст, слабость, ослабленный иммунитет, тяжесть критического заболевания, остановка сердца, нетравматическое неврологическое событие, имеющееся ранее ограничение относительно лечения и серьезная дыхательная дисфункция. Было установлено, что на неудачный исход отлучения независимо влияли следующие факторы: глубокая седация во время попытки отделения и задержка первой попытки отделения после достижения необходимых критериев готовности. Был проведен анализ чувствительности, учитывающий количество койко‑мест в отделении интенсивной терапии, который дал те же результаты.
Что нового мы узнали?
Неудачное и выполненное с задержкой отлучение ‑ это большая нагрузка для пациента, его семьи и системы здравоохранения. В ходе исследования WEAN SAFE было подтверждено, что неудачный исход отлучения зависит как от физиологических характеристик пациента, так и от методов отлучения. Одна из основных причин, которая приводит к задержке первой попытки отделения и в конечном итоге увеличивает количество безуспешных отлучений, ‑ применение седации в момент достижения критериев готовности к отлучению. Какие‑либо действия по предотвращению средней и глубокой седации при оценке возможности отлучения могут иметь положительный эффект, который состоит в сокращении длительности инвазивной искусственной вентиляции и увеличении процента успешности отлучения. Еще один вывод из исследования WEAN SAFE заключается в том, что неудачный исход отлучения связан с задержкой проведения его первой попытки после того, как пациент достиг соответствующих критериев готовности к отлучению. Иногда такая задержка вызвана состоянием пациента, и попытка отлучения не проводится по веской причине. Однако в других случаях задержка происходит из‑за недооценки готовности пациента к отлучению или из‑за того, что медперсонал не может своевременно выполнить попытку отлучения. Наблюдающаяся в последнее время нехватка реанимационных медсестер, специалистов по респираторной терапии и врачей влияет на организацию работы в отделениях интенсивной терапии и может сказываться на процессе отлучения.
Один из вопросов, требующих обсуждения, заключается в том, следует ли ждать, пока пациент придет в сознание и полностью начнет реагировать, чтобы провести первую попытку отлучения. Авторы поддерживают подход, что это следует делать даже при отсутствии критериев для экстубации (пребывание в сознании, кашель и т. д.). Таким образом врач сможет определить готовность пациента к отлучению и соответственно прекратить седацию (
Как аппараты ИВЛ помогают выполнять этот процесс?
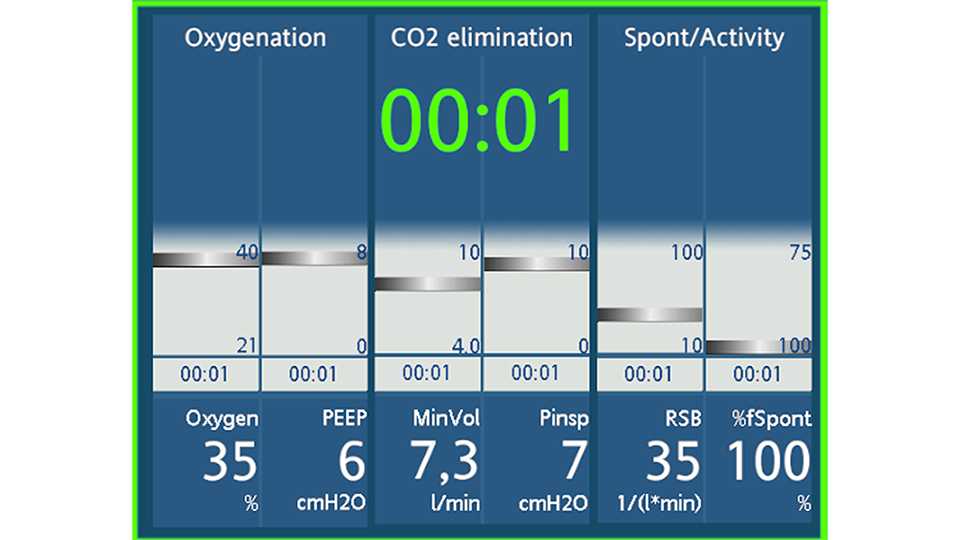
В аппаратах ИВЛ Hamilton Medical есть специальные инструменты, которые помогают врачам выполнять отлучение, а именно предотвращать задержки при определении критериев готовности к отлучению и проводить попытки отлучения. Панель «Состояние вентиляции» в простой форме отображает критерии готовности к отлучению (см. рисунок 2). Даже без больших мыслительных усилий или глубоких знаний врачу достаточно взглянуть на экран, чтобы понять, готов ли пациент к попытке отлучения. Если дозы вазопрессоров низкие, врачу рекомендуется прекратить седацию и выполнить попытку отлучения.
При искусственной вентиляции пациентов в режиме INTELLiVENT‑ASV функция быстрого отлучения является протоколом автоматического отлучения, который помогает медперсоналу выполнять этот процесс. Быстрое отлучение можно активировать, как только у пациента восстанавливается спонтанное дыхание независимо от уровня кислорода, поддержки давлением или седации. Аппарат ИВЛ снижает уровень кислорода, PEEP и поддержку давлением в соответствии с правилами безопасности режима, показывает на экране критерии готовности к отлучению и выполняет попытку отлучения. Если физиологические параметры выходят за пределы целевых диапазонов, попытка отлучения автоматически прерывается. Врачу необходимо выполнить седацию и определить момент для экстубации.

Заключение
Итак, WEAN SAFE ‑ это крупное, международное, многоцентровое наблюдательное исследование, в ходе которого были выявлены важные различия в методах отлучения и определены некоторые модифицируемые факторы, позволяющие уменьшить длительность отлучения и увеличить успешность его исхода.
Сноски
Список литературы
- 1. Herridge MS, Azoulay É. Outcomes after Critical Illness. N Engl J Med. 2023;388(10):913‑924. doi:10.1056/NEJMra2104669
- 2. Pham T, Heunks L, Bellani G, et al. Weaning from mechanical ventilation in intensive care units across 50 countries (WEAN SAFE): a multicentre, prospective, observational cohort study [published correction appears in Lancet Respir Med. 2023 Mar;11(3):e25]. Lancet Respir Med. 2023;11(5):465‑476. doi:10.1016/S2213‑2600(22)00449‑0
- 3. Pham T, Heunks L, Bellani G, Brochard L, Laffey J; WEAN SAFE Investigators. WEAN SAFE and the definition of the first separation attempt ‑ Authors' reply. Lancet Respir Med. 2023;11(5):e44. doi:10.1016/S2213‑2600(23)00089‑9